अवलोकन
स्टेनोसिस एक फैटी पदार्थ के निर्माण के कारण धमनी की संकीर्णता या रुकावट को संदर्भित करता है जिसे पट्टिका (एथेरोस्क्लेरोसिस) कहा जाता है। जब यह हृदय की धमनियों (कोरोनरी धमनियों) में होता है, तो इसे कोरोनरी धमनी स्टेनोसिस कहा जाता है।
रेस्टेनोसिस ("पुनः" + "स्टेनोसिस") तब होता है जब धमनी का एक हिस्सा जो पहले रुकावट के लिए इलाज किया गया था, फिर से संकीर्ण हो जाता है।
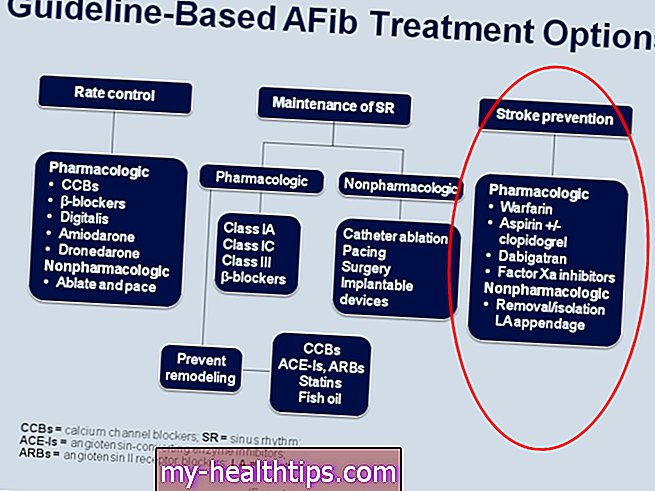
इन-स्टेंट रेस्टेनोसिस (ISR)
एंजियोप्लास्टी, पर्क्यूटेनियस कोरोनरी इंटरवेंशन (पीसीआई) का एक प्रकार, अवरुद्ध धमनियों को खोलने के लिए प्रयोग की जाने वाली प्रक्रिया है। प्रक्रिया के दौरान, कार्डियक स्टेंट नामक एक छोटी सी धातु मचान, लगभग हमेशा धमनी में रखी जाती है जहां इसे फिर से खोल दिया गया था। स्टेंट धमनी को खुला रखने में मदद करता है।
जब स्टेंट के साथ धमनी का एक हिस्सा अवरुद्ध हो जाता है, तो इसे स्टेंट रेस्टेनोसिस (ISR) कहा जाता है।
जब रक्त का थक्का, या थ्रोम्बस, एक स्टेंट के साथ धमनी के एक हिस्से में बनता है, तो इसे इन-स्टेंट थ्रोम्बोसिस (IST) कहा जाता है।
रेस्टेनोसिस के लक्षण
एक स्टेंट के साथ या बिना आराम, धीरे-धीरे होता है। यह तब तक लक्षणों का कारण नहीं बनता है जब तक हृदय को रक्त की न्यूनतम मात्रा प्राप्त करने से रोकने के लिए रुकावट खराब न हो।
जब लक्षण विकसित होते हैं, तो वे आमतौर पर मूल रुकावट के लक्षणों के समान होते हैं जो ठीक होने से पहले होते थे। आमतौर पर ये कोरोनरी धमनी रोग (सीएडी) के लक्षण हैं, जैसे कि छाती में दर्द (एनजाइना) और सांस की तकलीफ।
IST आमतौर पर अचानक और गंभीर लक्षणों का कारण बनता है। थक्का आमतौर पर पूरी कोरोनरी धमनी को अवरुद्ध करता है, इसलिए कोई भी रक्त उसके द्वारा आपूर्ति किए जाने वाले हृदय के हिस्से को नहीं मिल सकता है, जिससे दिल का दौरा पड़ता है (मायोकार्डिअल इन्फ्रक्शन)।
दिल के दौरे के लक्षणों के अलावा, हृदय की विफलता जैसी जटिलताओं के लक्षण भी हो सकते हैं।
संयम के कारण
बैलून एंजियोप्लास्टी कोरोनरी स्टेनोसिस के इलाज के लिए प्रयोग की जाने वाली प्रक्रिया है। इसमें एक कैथेटर को कोरोनरी धमनी के संकुचित हिस्से में फैलाना शामिल है। कैथेटर की नोक पर गुब्बारे का विस्तार पट्टिका को धकेलता है, जिससे धमनी खुल जाती है।
प्रक्रिया धमनी की दीवारों को नुकसान पहुंचाती है। घायल ऊतक में नए ऊतक बढ़ते हैं जैसे धमनी ठीक हो जाती है। आखिरकार, स्वस्थ कोशिकाओं का एक नया अस्तर, जिसे एंडोथेलियम कहा जाता है, साइट को कवर करता है।
रेस्टेनोसिस इसलिए होता है क्योंकि लोचदार धमनी की दीवारें खुली हुई होने के बाद धीरे-धीरे पीछे जाती हैं। इसके अलावा, यदि उपचार के दौरान ऊतक वृद्धि अत्यधिक है, तो धमनी संकीर्ण हो जाती है।
उपचार के दौरान बंद होने वाली धमनी की प्रवृत्ति को रोकने में मदद करने के लिए न तो धातु के स्टेंट (बीएमएस) विकसित किए गए थे।
जब एंजियोप्लास्टी के दौरान गुब्बारा फुलाया जाता है तो बीएमएस को धमनी की दीवार के साथ रखा जाता है। यह दीवारों को वापस अंदर जाने से रोकता है, लेकिन चोट के जवाब में नई ऊतक वृद्धि होती है। जब बहुत अधिक ऊतक बढ़ता है, तो धमनी संकीर्ण होने लगती है, और रेस्टेनोसिस हो सकता है।
ड्रग-एल्यूटिंग स्टेंट (डीईएस) अब सबसे अधिक इस्तेमाल किए जाने वाले स्टेंट हैं। वे रेस्टेनोसिस की समस्या को काफी कम कर चुके हैं, जैसा कि अमेरिकी परिवार भौतिकी में प्रकाशित एक 2009 के लेख में रेस्टेनोसिस दरों के कारण देखा गया है:
- स्टेंट के बिना बैलून एंजियोप्लास्टी: 40 प्रतिशत रोगियों ने रेस्टेनोसिस विकसित किया
- बीएमएस: 30 प्रतिशत विकसित रेस्टोसिस
- डेस: 10 प्रतिशत से कम रेस्टेनोसिस विकसित
एथेरोस्क्लेरोसिस भी रेस्टेनोसिस का कारण बन सकता है। नई ऊतक वृद्धि के कारण डेस रेस्टेनोसिस को रोकने में मदद करता है, लेकिन यह अंतर्निहित स्थिति को प्रभावित नहीं करता है जिसके कारण पहले स्थान पर स्टेनोसिस हुआ।
जब तक स्टेंट प्लेसमेंट के बाद आपके जोखिम कारक नहीं बदलते हैं, तब तक स्टेंट सहित आपकी कोरोनरी धमनियों में पट्टिका का निर्माण जारी रहेगा, जिससे रेस्टोसिस हो सकता है।
एक घनास्त्रता, या रक्त का थक्का, तब बन सकता है जब रक्त में थक्के के कारक किसी चीज के संपर्क में आते हैं जो शरीर के लिए विदेशी है, जैसे कि स्टेंट। सौभाग्य से, नेशनल हार्ट लंग एंड ब्लड इंस्टीट्यूट के अनुसार, IST केवल कोरोनरी आर्टरी स्टेंट के लगभग 1 प्रतिशत में विकसित होता है।
रेस्टेनोसिस होने के लिए समयरेखा
स्टेंट प्लेसमेंट के साथ या बिना आराम, आमतौर पर धमनी के दोबारा खुलने के बाद तीन से छह महीने के बीच दिखाई देता है। पहले वर्ष के बाद, अतिरिक्त ऊतक विकास से रेस्टेनोसिस विकसित होने का जोखिम बहुत कम है।
अंतर्निहित सीएडी से रेस्टेनोसिस को विकसित होने में अधिक समय लगता है, और मूल स्टेनोसिस के इलाज के बाद ज्यादातर एक वर्ष या उससे अधिक समय होता है। रेस्टेनोसिस का खतरा तब तक बना रहता है जब तक कि हृदय रोग के जोखिम वाले कारक कम नहीं हो जाते।
नेशनल हार्ट, लंग, और ब्लड इंस्टीट्यूट के अनुसार, स्टेंट प्लेसमेंट के बाद पहले महीनों में ज्यादातर IST होते हैं, लेकिन पहले साल के दौरान एक छोटा, लेकिन महत्वपूर्ण, जोखिम होता है। ब्लड थिनर लेने से आईएसटी का खतरा कम हो सकता है।
रेस्टेनोसिस का निदान
यदि आपके डॉक्टर को रेस्टेनोसिस का संदेह है, तो वे आमतौर पर तीन परीक्षणों में से एक का उपयोग करते हैं। ये परीक्षण स्थान, आकार और रुकावट की अन्य विशेषताओं के बारे में जानकारी प्राप्त करने में मदद करते हैं। वे:
- कोरोनरी एंजियोग्राम। डाई को रुकावटों को प्रकट करने के लिए धमनी में इंजेक्ट किया जाता है और यह दिखाता है कि एक्स-रे पर रक्त कितनी अच्छी तरह से बहता है।
- इंट्रावास्कुलर अल्ट्रासाउंड। धमनी के अंदर की छवि बनाने के लिए एक कैथेटर से ध्वनि तरंगों का उत्सर्जन किया जाता है।
- ऑप्टिकल कोहरेन्स टोमोग्राफी। धमनी के अंदर की उच्च-रिज़ॉल्यूशन छवियों को बनाने के लिए एक कैथेटर से प्रकाश तरंगों का उत्सर्जन किया जाता है।
रेस्टेनोसिस का उपचार
रेस्टेनोसिस जो लक्षण पैदा नहीं करता है, आमतौर पर किसी भी उपचार की आवश्यकता नहीं होती है।
जब लक्षण दिखाई देते हैं, तो वे आमतौर पर धीरे-धीरे खराब हो जाते हैं, इसलिए धमनी पूरी तरह से बंद होने और दिल का दौरा पड़ने से पहले रेस्टेनोसिस का इलाज करने का समय होता है।
स्टेंट के बिना एक धमनी में रेस्टेनोसिस का इलाज आमतौर पर गुब्बारे एंजियोप्लास्टी और डीईएस प्लेसमेंट के साथ किया जाता है।
ISR को आमतौर पर एक गुब्बारे का उपयोग करके दूसरे स्टेंट (आमतौर पर एक DES) या एंजियोप्लास्टी के सम्मिलन के साथ इलाज किया जाता है। टिशू की वृद्धि को रोकने के लिए गुब्बारे को दवाई के साथ लेपित किया जाता है।
यदि रेस्टेनोसिस जारी रहता है, तो आपका डॉक्टर कई स्टेंट रखने से बचने के लिए कोरोनरी धमनी बाईपास सर्जरी (सीएबीजी) पर विचार कर सकता है।
कभी-कभी, यदि आप एक प्रक्रिया या सर्जरी नहीं करना पसंद करते हैं या इसे अच्छी तरह से सहन नहीं करेंगे, तो आपके लक्षणों का इलाज केवल दवा के साथ किया जाएगा।
IST लगभग हमेशा एक आपातकालीन स्थिति है। 40 प्रतिशत लोग जिनके पास IST है, वे इससे बचे नहीं हैं। लक्षणों के आधार पर, अस्थिर एनजाइना या दिल के दौरे का इलाज शुरू किया जाता है। आमतौर पर पीसीआई को जल्द से जल्द धमनी को फिर से खोलने और हृदय की क्षति को कम करने के लिए किया जाता है।
इसे रोकने की कोशिश करने की तुलना में IST को रोकना बहुत बेहतर है। यही कारण है कि, जीवन के लिए एक दैनिक एस्पिरिन के साथ, आपको क्लोपिडोग्रेल (प्लाविक्स), प्रसुगेल (एफिशिएंट), या टीकैग्रेलर (ब्रिलिंटा) जैसे अन्य रक्त पतले हो सकते हैं।
ये ब्लड थिनर आमतौर पर कम से कम एक महीने के लिए लिए जाते हैं, लेकिन आमतौर पर स्टेंट लगाने के बाद एक साल या उससे अधिक के लिए।
आउटलुक और रेस्टेनोसिस की रोकथाम
वर्तमान तकनीक ने यह संभावना कम कर दी है कि एंजियोप्लास्टी या स्टेंट प्लेसमेंट के बाद आपको ऊतक अतिवृद्धि से आराम होगा।
धमनी में पहले रुकावट से पहले आपके पास लक्षणों की क्रमिक वापसी एक संकेत है कि रेस्टेनोसिस हो रहा है, और आपको अपने डॉक्टर को देखना चाहिए।
हीलिंग प्रक्रिया के दौरान अत्यधिक ऊतक वृद्धि के कारण आप रेस्टेनोसिस को रोकने के लिए बहुत कुछ नहीं कर सकते हैं। हालांकि, आप कोरोनरी धमनी की बीमारी के कारण रेस्टेनोसिस को रोकने में मदद कर सकते हैं।
हृदय-स्वस्थ जीवन शैली को बनाए रखने की कोशिश करें जिसमें धूम्रपान न करना, स्वस्थ आहार और मध्यम व्यायाम शामिल हैं। यह आपकी धमनियों में पट्टिका बिल्डअप के जोखिम को कम कर सकता है।
आपको आईएसटी प्राप्त करने की संभावना नहीं है, खासकर जब आपके पास एक महीने या उससे अधिक के लिए स्टेंट था। आईएसआर के विपरीत, हालांकि, आईएसटी आमतौर पर बहुत गंभीर है और अक्सर दिल के दौरे के अचानक लक्षणों का कारण बनता है।
यही कारण है कि जब तक आपके डॉक्टर सिफारिश करते हैं, तब तक रक्त के पतले होने को रोककर आईएसटी को रोकना विशेष रूप से महत्वपूर्ण है।